As cardiomiopatias podem ser de vários tipos e trazer diferentes riscos e sintomas. Suas causas podem variar e, com isso, as formas de tratamento.
Desde condições que não exigem maiores intervenções até aquelas que podem levar à necessidade de um transplante cardíaco, o que elas têm em comum é o fato de que devem ser avaliadas por um(a) cardiologista o quanto antes.
Se você quer saber mais sobre essas condições cardíacas, confira as informações a seguir.
.
O que são cardiomiopatias?
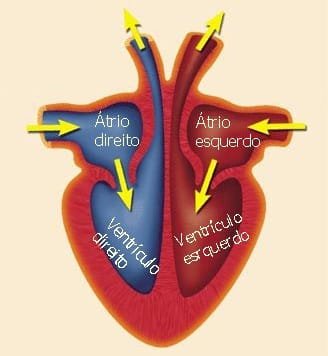
As cardiomiopatias são doenças que afetam o músculo cardíaco (miocárdio), comprometendo a capacidade do coração de bombear sangue de maneira eficaz. A depender do tipo de miocardiopatia, essas condições podem resultar em um coração dilatado, espessado ou rígido, comprometendo sua função.
Entre os principais tipos de cardiomiopatias, podemos citar:
.
Cardiomiopatia dilatada (CMD)
Caracteriza-se pela dilatação das cavidades do coração, particularmente do ventrículo esquerdo, acompanhada por uma diminuição na capacidade de contração do músculo cardíaco.
As principais causas para este tipo de cardiomiopatia são:
✅ Aproximadamente 30-50% dos casos são hereditários.
✅ Infecções virais, em que uma miocardite viral pode danificar o músculo cardíaco.
✅ Exposição a substâncias tóxicas, incluindo álcool excessivo, cocaína e alguns medicamentos de quimioterapia.
✅ Doenças sistêmicas, como sarcoidose e amiloidose.
✅ Deficiência de vitaminas e minerais essenciais, como a vitamina B1 (tiamina).
✅ Distúrbios da tireoide, como hipertireoidismo ou hipotireoidismo.
.
Cardiomiopatia hipertrófica (CMH)
Provoca um espessamento anormal do músculo cardíaco, geralmente do ventrículo esquerdo, o que pode dificultar a saída de sangue do coração. Entre as principais razões para o surgimento dessa condição, estão:
✅ A maioria dos casos é hereditária, causada por mutações em genes que codificam proteínas do sarcômero do músculo cardíaco.
✅ Em alguns casos, a cardiomiopatia hipertrófica pode ocorrer devido a mutações genéticas espontâneas não herdadas.
.
Cardiomiopatia restritiva (CMR)
Nessa condição, o músculo cardíaco torna-se rígido e menos elástico, dificultando o enchimento adequado das câmaras do coração com sangue.
As principais causas para este tipo de cardiomiopatia são:
✅ Doenças infiltrativas, como amiloidose, sarcoidose e hemocromatose, nas quais substâncias anormais se acumulam no coração.
✅ Doenças do tecido conjuntivo, como esclerodermia e outros distúrbios autoimunes.
✅ Certos tratamentos para câncer, como radioterapia, podem causar cicatrização e rigidez do músculo cardíaco.
✅ Cicatrização ou inflamação das paredes internas do coração.
.
Cardiomiopatia arritmogênica do ventrículo direito (CAVD)
Uma forma rara de cardiomiopatia em que o músculo do ventrículo direito é substituído por tecido fibroso ou gorduroso, levando a arritmias. Os principais motivos são:
✅ Causas hereditárias, com mutações em genes que codificam proteínas das desmossomas, que são estruturas que mantêm as células musculares cardíacas unidas.
✅ Mutação espontânea, que pode ocorrer devido a mutações genéticas não hereditárias.
Como vimos, as causas das cardiomiopatias são variadas e frequentemente inter-relacionadas, destacando a importância de um diagnóstico preciso e de uma avaliação detalhada do histórico médico e familiar para determinar a origem da doença.
.
E quais os sintomas típicos? Como identificar?
Já os sintomas das cardiomiopatias podem variar em intensidade e frequência, afetando significativamente a qualidade de vida e a capacidade de realizar atividades diárias. Reconhecer esses sinais é crucial para buscar avaliação médica e gerenciamento adequado. Confira os principais:
✅ Falta de ar (dispneia) – Dificuldade em respirar que pode ocorrer durante atividades físicas ou em repouso.
✅ Fadiga – Sensação persistente de cansaço e falta de energia.
✅ Inchaço (edema) – Acumulação de líquidos, principalmente nos pés, tornozelos e pernas.
✅ Palpitações – Sensação de batimentos cardíacos rápidos, fortes ou irregulares.
✅ Dor no peito – Desconforto ou dor no peito, especialmente durante atividades físicas.
✅ Tontura e desmaios – Sensação de tontura ou episódios de desmaios, especialmente após esforço físico.
.
Cardiomiopatias: diagnóstico e tratamento
O diagnóstico de cardiomiopatias em geral é feito por cardiologistas e envolve uma combinação de exames clínicos, laboratoriais e de imagem. Aqui estão os principais métodos usados para diagnosticar essas condições:
.
História médica e exame físico
Entre as principais ações tomadas pelos(as) cardiologistas, está a avaliação de antecedentes familiares de cardiomiopatias, doenças cardíacas ou de morte súbita. Nessa avaliação também é feita uma discussão detalhada dos sintomas do paciente, como falta de ar, fadiga, palpitações e dor no peito.
Além disso, são buscados sinais de insuficiência cardíaca, como edema (inchaço) nas pernas e nos tornozelos, e sons cardíacos anormais.
.
Eletrocardiograma (ECG)
Eletrocadiograma é um exame que registra a atividade elétrica do coração e detecta anormalidades no ritmo cardíaco, hipertrofia ventricular e sinais de infarto prévio.
.
Ecocardiograma
Espécie de exame de ultrassom do coração. Avalia a estrutura e função do coração, incluindo a espessura das paredes cardíacas, tamanho das câmaras e a eficácia da função de bombeamento.
.
Ressonância magnética cardíaca
Um dos exames mais sofisticados disponíveis, fornece imagens detalhadas do coração, avaliando a estrutura do músculo cardíaco, detecção de fibrose, inflamação e outros danos.
.
Testes de esforço
O teste de esforço consiste no monitoramento do comportamento do coração e da pressão arterial, enquanto o(a) realiza exercícios físicos. Avalia a resposta do coração ao esforço e a presença de isquemia (falta de suprimento sanguíneo).
.
Cateterismo cardíaco
Consiste na inserção de um cateter nas artérias coronárias e no coração. Visa medir a pressão nas câmaras cardíacas e obter imagens detalhadas das artérias coronárias (angiografia).
.
Biópsia endomiocárdica
Procedimento que consiste na retirada de uma pequena amostra do músculo cardíaco, a fim de diagnosticar certas causas de cardiomiopatia, como miocardite ou doenças infiltrativas.
.
Testes genéticos
Com o advento da biologia molecular, hoje é possível estabelecer o diagnóstico de cardiomiopatias hereditárias e fazer orientação para aconselhamento familiar, por meio da análise do DNA para mutações genéticas específicas.
.
Já o tratamento das cardiomiopatias varia conforme o tipo e a gravidade da doença, bem como os sintomas apresentados pelo paciente. Aqui estão as principais abordagens terapêuticas:
.
Mudanças no estilo de vida
Algumas mudanças nos hábitos de vida são importantes como:
✅ Reduzir o consumo de sal, gordura e colesterol. Incluir frutas, vegetais, grãos integrais e proteínas magras.
✅ Praticar atividades físicas regulares conforme orientação médica.
✅ Não fumar ou interromper o hábito é fundamental para melhorar a saúde cardiovascular.
✅ Manter um peso saudável.
.
Uso de medicamentos
Em alguns casos pode ser necessário o uso de podem ser utilizadas medicações específicas, como:
✅ Betabloqueadores – Reduzem a frequência cardíaca e a pressão arterial, melhorando a função cardíaca.
✅ Inibidores da enzima conversora de angiotensina (IECA) – Diminuem a pressão arterial e reduzem o estresse no coração.
✅ Diuréticos – Ajudam a reduzir o acúmulo de líquidos e a aliviar o edema.
✅ Anticoagulantes – Previnem a formação de coágulos sanguíneos em pacientes com risco de trombose.
✅ Antiarrítmicos – Controlam ritmos cardíacos anormais.
.
Dispositivos médicos
Em casos mais severos de miocardiopatias, pode ser necessária a instalação de dispositivos, como:
✅ Marcapasso – Ajuda a regular o ritmo cardíaco em pacientes com bradicardia (batimentos cardíacos lentos).
✅ Desfibrilador cardioversor implantável – Monitora e corrige ritmos cardíacos potencialmente fatais.
✅ Dispositivos de assistência ventricular – Ajudam o coração a bombear sangue em casos de insuficiência cardíaca grave.
.
Procedimentos cirúrgicos
Alternativa geralmente adotada para os casos que não respondem adequadamente às condutas anteriores, os procedimentos cirúrgicos podem ser:
✅ Miomectomia septal – Remoção cirúrgica de parte do músculo cardíaco espessado em casos de cardiomiopatia hipertrófica.
✅Transplante de coração – Considerado em casos de insuficiência cardíaca terminal onde outros tratamentos falharam.
.
Terapias invasivas
✅ Ablação por cateter – Utilizada para tratar arritmias ao destruir pequenas áreas do tecido cardíaco que causam ritmos anormais.
✅ Ressincronização cardíaca – Terapia com marcapasso biventricular para coordenar melhor as contrações do coração em pacientes com insuficiência cardíaca.
O diagnóstico das cardiomiopatias envolve uma combinação de histórico médico, exames físicos e uma variedade de exames laboratoriais e de imagem. O tratamento é personalizado e deve ser iniciado assim que os primeiros sintomas forem percebidos, a fim de buscar evitar o agravamento do quadro.
————————————
Se você quer proteger ou tratar sua saúde cardiovascular e está em Brasília-DF ou Entorno, considere a Clínica Átrios como a sua opção!
Dispomos de todos os recursos necessários para investigar e acompanhar sua saúde e da sua família, além de um time de profissionais altamente qualificados e atenciosos.
Marque agora sua consulta com quem é referência no assunto.